Choledocholithiasis (epeúti kövesség)
Az epeúti kövesség a panaszmentességtől a súlyos epeúti gyulladásig, súlyos hasnyálmirigy gyulladásig terjedően változó panaszokat okozhat. Az epehólyag kövességhez képest lényegesen ritkábban, de az epeúti kövesség (choledocholithiasis) is éveken át fennállhat anélkül, hogy panaszokat okozna és az epeúti kövek különösebb panasz nélkül kiürülhetnek a patkóbélbe.
Az epeúti kövesség (choledocholithiasis) kialakulása
Az epeúti kövek vagy az epehólyagban alakulnak ki és onnan kerülnek be az epeutakba vagy az epeutakban alakulnak ki. Az epehólyagköves betegek 15 %-ának van epeúti köve, az epeúti köves betegek 95 %-ának van epehólyagköve. A koleszterin epekövek és a fekete pigment kövek többnyire az epehólyagban képződtek és onnan kerültek be az epeutakba, míg a barna pigment kövek az epeútban alakulnak ki.
Az epeúti kövek tünetei
Az epeúti kövesség tünetei az epegörcs, hányinger, hányás, sárgaság, viszketés, ha epeúti gyulladás is társul az epeúti kövességhez, akkor láz. A laboratóriumi leletek többnyire epeúti pangásra utalnak (a GGT és AP emelkedése a jellemző, a GOT és GPT kevésbé emelkedett), de főleg rövidebb ideje fennálló panaszok vagy az epeúti kő patkóbélbe való spontán ürülése esetén előfordulhat ennek a fordítottja is. Gyakran emelkedett a serum bilirubin szint is, elsősorban ennek direkt komponense. Az epeúti kövesség szövődményeként epeúti gyulladás (cholangitis, kolangitisz), hasnyálmirigy gyulladás (pancreatitis, pankreatitisz) és secunder biliaris cirrhosis (szekunder biliáris cirrózis, hosszantartó epeúti elzáródás következtében kialakuló májzsugor) alakulhat ki.
Az epeúti kövesség (choledocholithiasis) diagnózisa
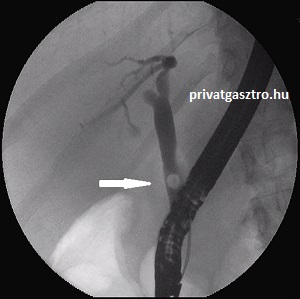 A hasi ultrahangvizsgálat az epeúti kövek 30-50 %-át képes kimutatni. Az epeúti köves betegek kb. 75 %-ában epeúti tágulat alakul ki, ez hasi ultrahangvizsgálattal megbízhatóan észlelhető és epeelfolyási akadályra utal, illetve megfelelő panaszok és laboratóriumi leletek esetén epeúti kövességre. Az epeúti kövesség diagnózisa ERCP (endoscopos retrograd cholangio-pancreatographia) vagy MRCP (mágneses rezonancia cholangio-pancreatographia) útján erősíthető meg. Az előbbit akkor kell választani, ha nagy az esélye a choledocholithiasisnak, mert a beavatkozás során az epekő eltávolítása is megoldható. Szemben az ERCP-vel az MRCP nem jár szövődménnyel, ezért ezt kell választani, ha kis esélye van az epeúti kövességnek. A jobb oldali ERCP felvételen fehér nyíllal jelölve egy epeúti kő árnyéka látható a közös epevezetékben.
A hasi ultrahangvizsgálat az epeúti kövek 30-50 %-át képes kimutatni. Az epeúti köves betegek kb. 75 %-ában epeúti tágulat alakul ki, ez hasi ultrahangvizsgálattal megbízhatóan észlelhető és epeelfolyási akadályra utal, illetve megfelelő panaszok és laboratóriumi leletek esetén epeúti kövességre. Az epeúti kövesség diagnózisa ERCP (endoscopos retrograd cholangio-pancreatographia) vagy MRCP (mágneses rezonancia cholangio-pancreatographia) útján erősíthető meg. Az előbbit akkor kell választani, ha nagy az esélye a choledocholithiasisnak, mert a beavatkozás során az epekő eltávolítása is megoldható. Szemben az ERCP-vel az MRCP nem jár szövődménnyel, ezért ezt kell választani, ha kis esélye van az epeúti kövességnek. A jobb oldali ERCP felvételen fehér nyíllal jelölve egy epeúti kő árnyéka látható a közös epevezetékben.
Az epeúti kövesség (choledocholithiasis) elkülönítése más betegségektől
Az epehólyag kövesség és az epeút kövesség hasonló fájdalmat okoz, de a májenzimek emelkedése, különösen számottevő eltérés esetén inkább epeúti kövességre utal. Ha a hasi ultrahangvizsgálat epeúti tágulatot igazol, az is segít elkülöníteni az epeúti és epehólyag kövességet az előbbi javára. A fájdalom nélkül kialakuló epeúti elzáródások többnyire nem epeköves eredetűek. A májenzim eltérés és epeúti tágulat nélkül fellépő jobb bordaív alatti fájdalmak hátterében többnyire nem epeúti kövesség áll.
Az epeúti kövesség (choledocholithiasis) kezelése
Tüneti kezelésként a folyadékbevitel biztosítása, görcsoldók és fájdalomcsillapítók adása jön szóba. Az epeúti kő eltávolítása ERCP során lehetséges. A beavatkozás közben, speciális endoszkóp (un. duodenoscop) segítségével röntgen sugárral látható kontrasztanyagot fecskendeznek az epeutakba és így láthatóvá válik az ott lévő epekő. Az epeútnak a patkóbélbe (nyombélbe) való beszájadzásánál lévő Vater-papillának nevezett kis szervet a duodenoscop munkacsatornáján át bevezetett un. sphincterotommal felmetszik és a képződő nyíláson át az epekő általában kihúzható az epeutakból.
Jóindulatú epeúti szűkületek (benignus epeúti stenosisok)
A jóindulatú epeúti szűkületek diagnózisa és kezelése ma sem kiforrott, a kezelés az utóbbi években a sebészektől áthelyeződött az endoszkópos gasztroenterológusok kezébe.
Jóindulatú epeúti szűkületek okai
Leggyakrabban chronicus pancreatitis, epeúti anastomosisok, műtéti sérülések, primer sclerotisáló cholangitis, IgG4 asszociált sclerotisáló cholangitis vagy autoimmun pancreatitis, Oddi sphincter dysfunctio, Vater-papilla stenosis, Mirizzi szindróma okoz jóindulatú epeúti szűkületet. Ritkán hasi sérülés, vérellátási zavar, chemotherapia, sugárkezelés, HIV cholangiopathia, sarcoidosis, SLE vagy polyarteritis nodosa okozta vasculitis, tuberculosis, histoplasmosis, ascariasis, choledochus cysta, nem specifikus fibrózissal és gyulladással járó folyamat (nonspecific fibro-inflammatory process, NFIP), xantogranulomatosus choledochitis állnak az epeúti szűkületek hátterében. Ezek a ritkán előforduló jóindulatú epeúti szűkületek nagy kihívást jelentenek a gasztroenterológus számára.
Jóindulatú epeúti szűkületek tünetei, szövődményei
A jóindulatú epeúti szűkületek enyhébb esetekben nem okoznak panaszokat, csak a májenzimek emelkedettek. Súlyosabb esetben sárgasággal járnak. Az epeúti szűkület önmagában vagy a felette kialakuló epeúti kövességgel együtt visszatérő cholangitisekhez vezethetnek, melyek életet veszélyeztető szepszisbe torkolhatnak. Az éveken át fennálló és tüneteket alig okozó enyhe epeúti szűkületek végül secundaer biliaris cirrhosishoz vezethetnek.
Diagnózis, rosszindulatú epeúti szűkületektől való elkülönítés
Legfontosabb a malignus és benignus szűkületek elkülönítése. Műtét utáni esetekben a kórlefolyás egyértelműsítheti a szűkület benginus voltát. Máskor több vizsgálatot kell a gasztroenterológusnak elvégezni a szűkület okának, benignus vagy malignus voltának tisztázása érdekében. A hasi ultrahangvizsgálat tájékoztató értékű, a szűkület helyének és fokának megállapítására alkalmas. Az MRCP (mágneses rezonancia cholangio-pancreatographia) és a kevésbé elterjedt CT cholangiographia a szűkület környéki szövetekről, szervekről is ad információt. A PET CT segíthet a malignus és benignus szűkületek elkülonítésében. Az ERCP vizsgálat pontos képet ad a szűkületről, egyúttal cytologiás kefével vagy biopsziás fogóval mintát is lehet venni a szűkületből. További diagnosztikus lehetőséget nyújt a cholangioscopia, a finomtű aspirációval (FNA) kiegészített endoszkópos ultrahangvizsgálat (EUS) és az epeúton belüli intraductalis ultrahangvizsgálat (IDUS).
Jóindulatú epeúti szűkületek kezelése
Posztoperatív epeúti szűkületek esetében ballonos tágítást követően a szűkület és az epeutak átmérője által meghatározott maximális és egyre növekvő számú stentet kell a szűkület áthidalására behelyezni és ezeket háromhavonta cserélni a stent elzáródás és cholangitis megelőzése céljából. A szűkület elhelyezkedésétől függően a stentek eltávolítását követően 2-4 évvel is 65-97 %-ban jó epeelfolyás tapasztalható a szűkült szakaszon át. Hasonló kezelés javasolt májtranszplantáció utáni epeúti szűkületek esetén is, de a döntést a májátültetést végző sebésznek és a gasztroenterológusnak közösen kell meghozni. Idült hasnyálmirigy gyulladásban, ha az nem jár meszesedéssel meg lehet próbálni a szűkület endoszkópos kezelését, de kisebb sikerrel, mint a posztoperatív epeúti szűkületek esetében. Meszesedéssel járó idült hasnyálmirigy gyulladás esetén endoszkópos kezelés esetén magas a szűkület kiújulásának kockázata, ezért inkább műtéti megoldást kell választani. Jóindulatú epeúti szűkületekben a nem fedett öntáguló fémstenteket nem javasolt, illetve korlátozottan javasolt használni nehéz eltávolíthatóságuk és elzáródásuk elkerülhetetlensége miatt. A részlegesen vagy teljesen fedett fémstentek és a felszívódó stentek is használhatók jóindulatú epeúti szűkületek áthidalására, de szerepük még nem véglegesen eldöntött. Ha korábbi műtétek miatt az epeúti szűkület nem érhető el endoszkóposan epetükrözés során, akkor műtéti megoldás vagy ennek alternatívájaként dupla ballonos enteroscoppal (vékonybél vizsgálatára alkalmas endoszkóp) vagy percutan transhepaticus úton végzett stent behelyezés jön szóba. Primer sclerotisáló cholangitisben (PSC) rövid és körülírt szűkület esetén 80 %-ban lehet epeúti tágítással és stent behelyezéssel eredményt elérni. Diffúz, illetve kiterjedt szűkülettel járó PSC esetén májtranszplantáció javasolt.
Epekövesség
Epehólyag gyulladás
Epevezeték elzáródás
Epehólyag működési zavar
Vater-papilla működési zavar
Epehólyag daganata
Epeutak daganata


